Pompa Insulinowa – Skuteczna Pomoc w Kontroli Cukrzycy
Wstęp
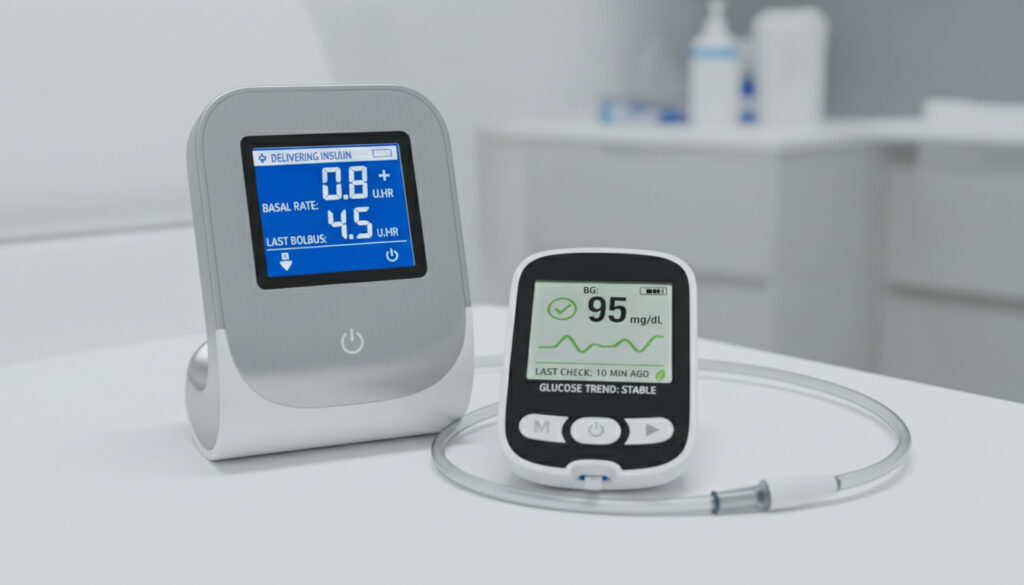
Pompa insulinowa stanowi obecnie złoty standard leczenia intensywnego u pacjentów z cukrzycą typu 1. To niewielkie urządzenie elektroniczne, które nieprzerwanie dostarcza insulinę przez cewniki podskórne, eliminując konieczność wielokrotnych wstrzyknięć dziennie. Współczesne systemy integrują się z monitorami ciągłego pomiaru glukozy, tworząc zamkniętą pętlę terapeutyczną, która automatycznie koryguje dawki na podstawie rzeczywistych pomiarów.
Kluczowe cechy systemu
Nowoczesne pompy wyposażone są w zaawansowane algorytmy pozwalające na programowanie wielu profili bazowych, dostosowanych do rytmu dobowego i aktywności fizycznej. Badania kliniczne publikowane w czasopismach endokrynologicznych potwierdzają, że ta technologia znacząco redukuje wahania glikemii w porównaniu do konwencjonalnych metod.
- Dawkowanie co 0,025 jednostki ułatwiające leczenie dzieci i osób wrażliwych na insulinę
- Baza tymczasowa umożliwiająca szybką redukcję podaży podczas ćwiczeń lub choroby
- Precyzyjna kalkulacja bolusów wielofazowych dla posiłków o wysokiej zawartości tłuszczów
- Szczelność klasy IPX8 zapewniająca bezpieczeństwo podczas przypadkowego kontaktu z wodą
Co mówią dane kliniczne
Metaanaliza opublikowana w Diabetes Care wykazała, że terapia ciągłym wlewem insuliny obniża średnią glikemię o 15-20 mg/dl oraz redukuje ryzyko ciężkich hipoglikemii o 40%. Wytyczne American Diabetes Association z 2024 roku wskazują pompę jako terapię pierwszego rzutu dla osób z HbA1c powyżej 7% mimo optymalizacji podstawowego leczenia.
Porównanie dostępnych systemów
| Parametr techniczny | Pompa tradycyjna | Pompa hybrydowa z zamkniętą pętlą |
|---|---|---|
| Automatyczna korekta podwyższająca | Nie | Tak |
| Redukcja HbA1c w skali roku | 0,3-0,5% | 0,8-1,2% |
| Wymagana interakcja użytkownika | Manualna obsługa bolusów | Automatyczna korekta, manualne posiłki |
| Koszt miesięczny eksploatacji | 300-400 zł | 600-900 zł |
Aspekty techniczne i obsługa
Zmiana zestawu infuzyjnego co 2-3 dni wymaga zachowania sterylności i precyzji przy zakładaniu nowej kaniuli. Agencja FDA systematycznie monitoruje zgłoszenia dotyczące zakażeń miejsca wkłucia oraz incydentów związanych z awariami oprogramowania. Współczesne kaniule wykonane ze stali chirurgicznej lub teflonu różnią się profilem igłowym, co wpływa na komfort wprowadzania.
Ewolucja technologii
Pierwsze eksperymenty z mechaniczną podażą insuliny podjęto w latach 60. XX wieku za pomocą sprzętu szpitalnego o rozmiarze walizki. Przełom nastąpił w 1978 roku, gdy pojawiły się pierwsze przenośne urządzenia zasilane bateryjnie. Kolejna rewolucja przypada na rok 2015, kiedy wprowadzono algorytmy predykcyjne wykorzystujące uczenie maszynowe do prognozowania trendów glikemicznych.
Rozwiewanie wątpliwości
Częsty niepokój pacjentów dotyczy poczucia “przywiązania” do urządzenia. W praktyce klinicznej elastyczność życiowa znacząco wzrasta, ponieważ eliminuje się konieczność planowania każdej aktywności wokół wstrzyknięć insuliny. Edukacja cukrzycowa przygotowuje pacjentów do samodzielnego rozwiązywania problemów technicznych, takich jak zacięcia kaniuli czy alarmy zbiornika.
Analiza dostępności i kosztów
Mimo refundacji Narodowego Funduszu Zdrowia, miesięczne koszty eksploatacji obciążają budżety domowe pacjentów. Szacunki Światowej Organizacji Zdrowia wskazują, że w krajach średniego dochodu dostęp do zaawansowanych technologii insulinowych pozostaje ograniczony dla większości potrzebujących. W Polsce pełna refundacja obejmuje dzieci do 18. roku życia, ciężarne kobiety z cukrzycą pregestacyjną oraz dorosłych z niewydolnością nerek wymagających dializ.
Głos ekspertów i pacjentów
Przejście na pompę to dla większości moich pacjentów moment przełomowy. Nagle zdają sobie sprawę, ile wolności było im odbierane przez konieczność planowania każdego posiłku wokół wstrzyknięcia.
Dr n. med. Anna Kowalska, endokrynolog z Kliniki Diabetologii Warszawskiego Uniwersytetu Medycznego
Baza tymczasowa podczas maratonu zmieniła moje podejście do sportu. Mogę biegać bez obawy o hipoglikemię, ponieważ pompa automatycznie zmniejsza podaż insuliny na czas wysiłku.
Piotr Nowak, pacjent z 15-letnim stażem cukrzycowym
Podsumowanie
Pompa insulinowa reprezentuje najbardziej zaawansowaną formę insulinoterapii dostępną w ambulatoryjnej opiece diabetologicznej. Rekomendacje Polskiego Towarzystwa Diabetologicznego podkreślają szczególne wskazania dla osób z częstymi epizodami hipoglikemii lub świtowym zjawiskem Somogyiego. Poprawia jakość życia, redukuje ryzyko powikłań mikronaczyniowych i pozwala na elastyczne planowanie aktywności zawodowej oraz towarzyskiej.
Najczęściej zadawane pytania
Czy pompa insulinowa zastępuje całkowicie wstrzyknięcia?
Tak, przy prawidłowym funkcjonowaniu urządzenia nie ma konieczności dodatkowych wstrzyknięć insuliny podskórnej. Wyjątkiem stanowią sytuacje awaryjne, gdy pompa ulegnie uszkodzeniu, zabraknie insuliny w zbiorniku lub wystąpią problemy z dostępem do nowych zestawów infuzyjnych.
Jak często trzeba zmieniać miejsce wkłucia?
Zaleca się rotację miejsca wkłucia kaniuli co 2-3 dni, aby zapobiec lipohipertrofii i zapewnić prawidłową absorpcję insuliny. W przypadku pojawienia się zaczerwienienia, obrzęku lub bólu w miejscu wkłucia, wymiana powinna nastąpić natychmiast, niezależnie od czasu użytkowania.
Czy można kąpać się prysznicem mając pompę?
Większość współczesnych pomp posiada klasę szczelności IPX8, co pozwala na przebywanie w wodzie do głębokości 1 metra przez 30 minut. Jednak producenci zalecają odłączanie urządzenia podczas długich kąpieli lub pływania, zachowując jedynie infuzor w ciele, co nie przeszkadza w codziennym myciu się pod prysznicem.








